Mất đi một chân vì bị bệnh máu khó đông
Hiện đang điều trị căn bệnh máu khó đông tại Viện Huyết học và Truyền máu TƯ, anh Võ Tá Thiết (32 tuổi, quê ở Hà Tĩnh) chia sẻ: "Giá mà mình được tiếp cận sớm với điều trị dự phòng thì có lẽ không đến mức mất đi một chân như vậy".
Từ nhỏ, Võ Tá Thiết đã bị hành hạ bởi những cơn đau do chảy máu bên trong cơ, khớp, tuy nhiên chỉ nghĩ đến căn bệnh cơ xương khớp.
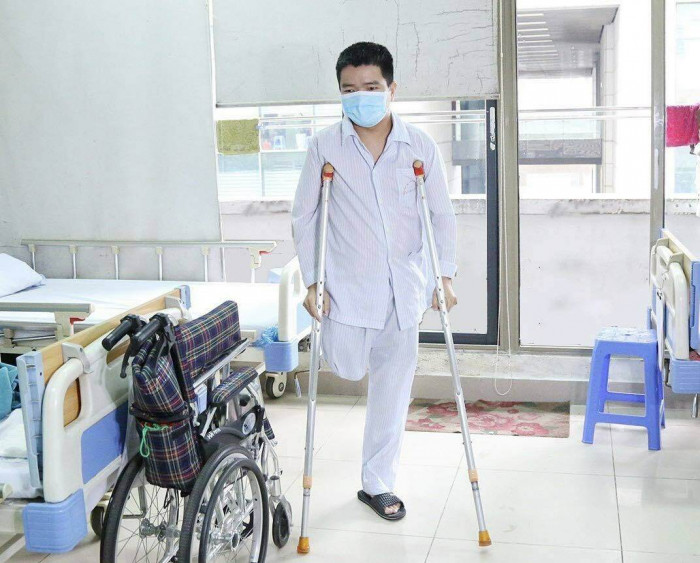
Bệnh nhân Thiết mất 1 chân vì bệnh máu khó đông
Đến năm 18 tuổi, anh mới biết nguyên nhân của những cơn đau ấy chính là căn bệnh máu khó đông. Nhưng do nhà ở Hà Tĩnh, quá xa Hà Nội và hoàn cảnh lại khó khăn nên anh không có điều kiện đi điều trị thường xuyên. Căn bệnh cứ đeo đẳng khiến anh đau đớn mỗi ngày.
Khối máu tụ ở chân ngày càng phát triển, ăn vào xương khiến anh bị tiêu xương. Đến năm 2022, khi đang đứng, bỗng nhiên chân anh khuỵu xuống gãy luôn, không thể bó bột được nữa, phải cắt cụt chi.
Tại Việt Nam, ước tính có trên 6.200 người mắc bệnh máu khó đông và có khoảng trên 60% người bệnh được chẩn đoán và điều trị. Hemophilia là bệnh chảy máu di truyền gây ra do giảm hoặc bất thường chức năng yếu tố đông máu. Căn bệnh gây chảy máu khó cầm ở bất kì vị trí nào trên cơ thể, nhưng hay gặp nhất là chảy máu ở khớp, cơ. Chảy máu cơ khớp tái phát nhiều lần dẫn tới biến dạng khớp, teo cơ.
Ngày 17/4 hằng năm là ngày Hemophilia Thế giới, chủ đề của ngày này năm 2023 là: “Điều trị dự phòng: Tiêu chuẩn chăm sóc hemophilia toàn cầu”.
Ngày 14/4, Viện Huyết học - Truyền máu TW và Hội Rối loạn đông máu Việt Nam phối hợp tổ chức Hội thảo về Hemophilia nhằm cập nhật kiến thức chăm sóc, điều trị cho người bệnh và tạo cơ hội giao lưu, chia sẻ giữa các chi hội, câu lạc bộ, nhóm người bệnh.
Nếu người bệnh không được phát hiện sớm, chẩn đoán và điều trị đúng cách sẽ dẫn tới những hệ quả không mong muốn như suy nhược, đau đớn, biến chứng và tổn thương khớp vĩnh viễn, hoặc nặng hơn là tử vong do chảy máu ở những vị trí nghiêm trọng. Những biến chứng đó ảnh hưởng đến chức năng sống và tâm lý người bệnh, làm họ tàn tật, tự ti, hạn chế khả năng giao tiếp, học tập, lao động và đóng góp cho xã hội.
Lối thoát cho người bệnh máu khó đông
Nhận tin con bị bệnh máu khó đông khi mới 9 tháng tuổi khiến chị Nguyễn Thị Hà (mẹ cháu Khánh) suy sụp. Bởi qua tìm hiểu, chị biết hệ lụy của căn bệnh khiến nhiều người tàn tật. Tuy nhiên, bé Khánh nhờ phát hiện sớm và tham gia điều trị dự phòng, hàng tuần, vào Viện Huyết học và Truyền máu TƯ tiêm yếu tố đông máu định kỳ từ 2-3 lần.
Chị Hà chia sẻ, “trước đây, con nằm viện liên tục, cứ ra viện được vài ngày lại vào viện vì chảy máu. Nhưng từ lúc được điều trị dự phòng, con ít bị đau và được vui đùa, hòa nhập với bạn bè nên rất vui vẻ, tự tin, không có một chút mặc cảm là mình bị bệnh. Con cũng không phải điều trị nội trú nên đi học đều đặn và tiếp thu bài tốt”.
Tuy nhiên, con chị Hà may mắn vì nhà ở Hà Nội, được đi tiêm thường xuyên, còn không ít các cháu ở xa rất khó để lên Hà Nội tiêm 2-3 lần /1 tuần nên không thể điều trị dự phòng.
Theo TS.BS Nguyễn Thị Mai, Giám đốc Trung tâm Hemophilia, Viện Huyết học và Truyền máu TƯ, “chi phí cho phác đồ điều trị dự phòng ước khoảng 300-400 triệu, thấp hơn nhiều so với chi phí điều trị biến chứng của bệnh nhân, thậm chí lên đến 2 tỷ cho 1 lần điều trị”.
Tuy nhiên, hiện cả nước mới chỉ có 13,8% người bệnh dưới 18 tuổi mức độ nặng và 2,3% người bệnh trên 18 tuổi mức độ nặng được điều trị dự phòng. Để gia tăng hơn việc tiếp cận với điều trị dự phòng, BS. Mai cho biết, sắp tới cần hoàn thiện hướng dẫn mới, cho phép bệnh nhân mang thuốc về điều trị ngoại trú theo hướng dẫn, sau đó, bệnh nhân đi khám và điều trị định kỳ đảm bảo sức khỏe tốt nhất. Đồng thời cần có cơ chế hỗ trợ BHYT cho điều trị dự phòng bệnh máu khó đông.
Còn theo TS.BS. Bạch Quốc Khánh, Chủ tịch Hội Rối loạn đông máu Việt Nam, “Liên đoàn Hemophilia Thế giới đã khuyến cáo, điều trị dự phòng chảy máu là phương pháp điều trị thiết yếu đối với người bệnh hemophilia. Trong thời gian tới, chúng tôi rất mong quy trình điều trị tại y tế cơ sở được phê duyệt, đó là tiền đề quan trọng để điều trị dự phòng được triển khai rộng rãi hơn tại Việt Nam. Về mặt lâu dài, điều trị dự phòng ở người bệnh sẽ hạn chế được các biến chứng và tình trạng chảy máu nặng, giúp tiết kiệm chi phí điều trị biến chứng, giảm tỷ lệ tàn tật. Điều này không chỉ góp phần cải thiện chất lượng cuộc sống của người bệnh mà còn giảm gánh nặng cho gia đình và xã hội”.



Bình luận bài viết (0)
Gửi bình luận